 این بیماری که به اختصار سی اف نامیده میشود شایعترین بیماری ارثی مغلوب در دنیا میباشد .برای ابنتلا به ان لازم است که یک ژن از مادر و یک ژن از پدر به کودک به ارث برسد. بنا براین اگر والدین هر دو ناقل بیماری باشند فرزند انها به احتمال ۲۵ درصد دچار بیماری سی اف میگردد.
این بیماری که به اختصار سی اف نامیده میشود شایعترین بیماری ارثی مغلوب در دنیا میباشد .برای ابنتلا به ان لازم است که یک ژن از مادر و یک ژن از پدر به کودک به ارث برسد. بنا براین اگر والدین هر دو ناقل بیماری باشند فرزند انها به احتمال ۲۵ درصد دچار بیماری سی اف میگردد.
این بیماری درگیری اعضاء مختلف بدن مشاهده میگردد که مهمترین اعضاء درگیر ریه و لوزالمعده است .علائم شایع این بیماری شامل سرفه خلطی مزمن ، کاهش وزن ، مدفوع چرب،تعریق زیاد ، شوره زدن لباسها و بوسه شور میباشد.
مهمترین عضو درگیر در این بیماران ریه می باشد به گونه ای که بیش از ۹۰ درصد از این بیماران به علت مشکلات پیشرفته ریوی دچار آسیب میشوند.ریه این بیماران بر خلاف افراد سالم قادر به رقیق کردن ترشحات موجود در راههای هوائی نیست و بنابراین ترشحات غلیظ در ریه ها باقی مانده و تجمع این ترشحات در ریه و راههای هوائی باعث انسداد راههای هوائی و در نهایت آسیب به آن میشود .به مرور زمان عفونت هم به این ترشحات اضافه شده که این عفونت همراه با تغلیظ شدن اخلاط منجر به اسیب بیشتر و پیشرونده ریوی می گردد .
در افراد سالم ، ترشحات موجود در ریه بدنبال ترشح آب و نمک بر روی آن رقیق شده و بنابر این این ترشحات به راحتی از ریه خارج میشوند. در بیماران سی اف ترشح نمک و بدنبال آن آب بر روی ترشحات صورت نمی گیرد که این مسئله متاسفانه شروع ماجرای این بیماران می باشد.کانال و دروازه ای که از ان نمک .و اب عبور کرده و بر روی ترشحات میریزد کانال کلر نام دارد در افراد سالم این کانال سالم است ولی در بیماران سی اف این کانال بسته بوده و عملکرد ندارد
تجمع ترشحات و اضافه شدن عفونت به آن باعث ایجاد التهاب در راههای هوائی شده که متاسفانه این التهاب نیز مزید بر علت بوده و اسیب ریوی را سرعت می بخشد
به طور خلاصه سه عامل اصلی که منجر به تخریب و اسیب ریوی در این بیماران می شود عبارتند از ۱- تجمع ترشحات غلیظ در ریه و راههای هوائی ۲- اضافه شدن عفونت به ترشحات ۳- ایجاد التهاب در ریه و راههای هوائی
بنا بر این تجمع ترشحات در ریه و سپس اضافه شدن عفونت و بدنیال ان ایجاد التهاب و ورم راههای هوائی سه حلقه یک زنجیره بوده که دست به دست هم داده و آسیب جدی را به ریه ها و راههای هوائی وارد میکنند
بنابراین انسداد راههای هوائی توسط ترشحات غلیظ و عفونت و التهاب سه عامل بسیار مهمی است که به ریه ها آسیب میزند . پایه و اساس درمان این بیماران نیز بر این سه عامل مخرب استوار است
این متن دومین مطلب آزمایشی من است که به زودی آن را حذف خواهم کرد.
زکات علم، نشر آن است. هر
وبلاگ می تواند پایگاهی برای نشر علم و دانش باشد. بهره برداری علمی از وبلاگ ها نقش بسزایی در تولید محتوای مفید فارسی در اینترنت خواهد داشت. انتشار جزوات و متون درسی، یافته های تحقیقی و مقالات علمی از جمله کاربردهای علمی قابل تصور برای ,بلاگ ها است.
همچنین
وبلاگ نویسی یکی از موثرترین شیوه های نوین اطلاع رسانی است و در جهان کم نیستند وبلاگ هایی که با رسانه های رسمی خبری رقابت می کنند. در بعد کسب و کار نیز، روز به روز بر تعداد شرکت هایی که اطلاع رسانی محصولات، خدمات و رویدادهای خود را از طریق
بلاگ انجام می دهند افزوده می شود.
این متن اولین مطلب آزمایشی من است که به زودی آن را حذف خواهم کرد.
مرد خردمند هنر پیشه را، عمر دو بایست در این روزگار، تا به یکی تجربه اندوختن، با دگری تجربه بردن به کار!
اگر همه ما تجربیات مفید خود را در اختیار دیگران قرار دهیم همه خواهند توانست با انتخاب ها و تصمیم های درست تر، استفاده بهتری از وقت و عمر خود داشته باشند.
همچنین گاهی هدف از نوشتن ترویج نظرات و دیدگاه های شخصی نویسنده یا ابراز احساسات و عواطف اوست. برخی هم انتشار نظرات خود را فرصتی برای نقد و ارزیابی آن می دانند. البته بدیهی است کسانی که دیدگاه های خود را در قالب هنر بیان می کنند، تاثیر بیشتری بر محیط پیرامون خود می گذارند.
 در۶ مارس ۲۰۱۹ ورتکس اعلام کرد که داروی ترکیبی سه گانه Triple combination therapy یا سیمدکو پلاس را با تایید FAD روانه بازار خواهد کرد که ۹۰ درصد بیماران به آن پاسخ مثبت خواهند داد (محدودیت فعلی ان برای جهش های نانسنس و کمیاب است)
در۶ مارس ۲۰۱۹ ورتکس اعلام کرد که داروی ترکیبی سه گانه Triple combination therapy یا سیمدکو پلاس را با تایید FAD روانه بازار خواهد کرد که ۹۰ درصد بیماران به آن پاسخ مثبت خواهند داد (محدودیت فعلی ان برای جهش های نانسنس و کمیاب است)
داروی درمان فیبروز سیستیک شرکت ورتکس به نام SYMDEKO tezacaftor/ivacaftor به تائید FDA رسید. ورتکس امیدوارست در نهایت با ترکیبی سهتایی به دارویی برسد که تا ۹۰ درصد بیماران CF را درمان کند
داروهای فعلی میتوانند به درمان تنها حدود ۴۵ درصد بیماران مبتلا به CF کمک کنند.
ورتکس ماه گذشته نتایج حاصل از مطالعات بالینی روی دو ترکیب پیشنهادی سهتایی را منتشر کرد که نشاندهنده بهبود معنادار بیماران مبتلا به CF بود.
به گزارش رویترز، با این حساب ورتکس هماکنون سه داروی Symdeko و Kalydeco و Orkambi را جهت درمان بیماران فیبروز سیستیک در اختیار دارد.
به این داروها مدولاتور یا تعدیل کننده یا کاهنده شرایط مخاطره آمیز می گویند.
در هر صورت بیماران سی اف چون تبادل یونی در غشای سلولی ندارند دچار عوارض می شوند. همین عاملی که باعث غلیظ تر شدن مخاط در سلول های ریه، پانکراس و مسیر بسته می شود و در ریه مخاط غلیظ شده نشیمنگاه و محیط زیست مناسبی برای باکتری های سودو و استاف می شود و این داستان ساده سی اف است.
مدولاتورها چکار میکنند: به تبادل یون های سلولی کمک می کنند و این مسیر رو باز می کنند و اگر تا حدودی باز است ترافیک تبادل یون رو سبکتر می کنند و تسریع در انتقال یون ها باعث رقیق تر شدن مخاط میشه و فرد مانند دیگر افراد سالم شرایط بهتری پیدا می کند.
مشکل این دارو حالا بجز گرانی و در دسترس نبودنشان برای ما، استفاده همیشگی از آنهاست. البته اگر مشکلات را حل کننند خب بهتر از تحمل این شرایط بیماری است.
داروهای ایواکافتور، لوماکافتور، تزاکافتور را با دوزهای مختلف ترکیب می کنند و اسم این ترکیب را ارکمبی میگزارند، اسم یک ترکیب را مثلا کالدیکو و اسم یک ترکیب رو مثلا سیمدکو
در ده سال گذشته این داروها بیشتر تکامل یافتند، در ابتدا این داروها برای جهش های خاصی قابل استفاده بود امروزه تلاش برای این هست که برای اکثر جهش ها قابل استفاده باشه و تا حدودی موفقیت های بدست امده است.
 واکسن انفلونزا:
واکسن انفلونزا:
تزریق واکسن انفلونزا در بیماران سی اف لازم است تمامی بیماران سی اف سالی یک بار واکسن انفلوانزا تزریق نمایند.بیماران کمتر از 3 سال 1/2امپول و بیماران بالاتر از 3 سال به طور کامل به صورت عضلانی تزریق نمایند.در صورتیکه اولین بار است واکسن تزریق میشود بهتر است یک ماه بعد از اولین تزریق مجددا. تزریق یک بار دیگر تکرار شودِبهترین زمان برای تزریق شهریور ماه تا نیمه ابان است ولی از انجا که انفلونزا مجددا در فصل بهار. شیوع پیدا میکند اگر بیماران تاکنون در امسال واکسن تزریق نکرده اند تزریق کنند بهتر است.
واکسن پنوموکوک:
Prevenar13 واکسنیست که به پیشگیری علیه 13 سروتیپ از شایع ترین سروتیپ های باکتری پنوموکوک که موجب بیماری های پنوموکوکی می شوند، کمک می نماید. این واکسن در سال 2010 به بازار معرفی گردید و در سال 2011 جهت استفاده در بالغین مورد تایید سازمان غذا و داروی ایالات متحده قرار گرفت. 13 ظرفیت موجود در واکسن، پوشش دهنده سروتیپ هایی است که بیشترین توان مقاومت باکتریایی و بروز عفونت را از خود نشان داده اند. این سرو تایپ ها شامل 1,3,4,5, 6A, 7F, 9B, 14,18C, 19A, 19F, 23F,6B میباشند. تفاوت مهم واکسن 13 ظرفیتی نسبت به انواع دیگر واکسن های پنوموکوکی؛ توانایی ایجاد مصونیت طولانی مدت بوده که این خصیصه با استفاده از تکنولوژی ژوگیشن بدست آمده است. به بیان ساده این فرآیند باعث شده تا ایمنی زایی واکسن ارتقا چشمگیری یافته و بتواند از سطوح بالاتر ایمنی سلولی بدن بر علیه باکتری پنوموکوک استفاده نماید. این واکسن با از بین بردن تجمع باکتریایی در حلق افراد از انتقال باکتری مابین افراد جلوگیری میکند.
این واکسن برای افراد بالای دو سال بصورت تک دوز بوده و ایمنی طولانی مدت ایجاد مینماید، بطوریکه تا پایان عمر نیازی به تکرار واکسن وجود ندارد.
شایعترین روش فیزیو تراپی قفسه سینه روشی است که به آن تخلیه وضعیتی و دق گفته می شود
بنابراین این روش فیزیوتراپی از دو قسمت 1- تخلیه وضعیتی و ۲- دق تقسیم میشود
۱- تخلیه وضعیتی:در این قسمت بیمار در وضعیتهای مختلفی مینشیند یا میخوابد و برای مدتی در این وضعیت قرار میگیرد تا با کمک جاذبه زمین ترشحات از قسمتهای مختلف ریه خارج شود
۲- دق در این روش با روشی که توضیح بیشتری میدهیم باعث تخلیه بیشتر ریه میشود
چون این دو روش همزمان انجام می شود بنابراین از اصطلاح تخلیه وضعیتی و دق با هم استفاده می شود
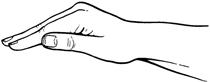
برای انجام دق دستها را به صورتی قرار می دهیم که مثلا می خواهیم اب در ان نگه داریم البته در وضعیت مع یعنی لبه های دست به سمت پایین باشد .به گونه ای باشد که وقتی با بدن تماس گرفت هوا از زیر ان خارج نشود. . حرکات دست از مچ دست انجام شود نه از ارنج. باید هوا بین دست و بدن بیمار محبوس شود به گونهای که صدای حبس هوا را بشنویم. لازم است بین بدن بیمار و دست ما لباسی نازک قرار گیرد. در صورتیکه کاملا هوا بین بدن بیمار و دست ما حبس شود این کار دردناک نیست. ضربات باید از سرعت ثابت برخوردار بوده و همچنین محکم باشد. توجه شود که دق در مناطق زیر ممنوع است: ۱- روی استخوان جناغ ۲- روی مهره ها ۳-روی مهده ۴-روی قسمتهای تحتانی دنده ها
می توان به جای دق از لرزش و یا ویبره کرن استفاده کرد بای این منظور برخلاف دق که دست را فنجانی میکردیم دست را صاف کرده و روی قفسه سینه گذاشته و ایجاد ارتعاش میکنیم
بعد از انجام دق و یا ویبره بهتر است بیمار سرفه یا هافینگ انجام دهد.
از ماسکهای بی هوشی نیز برای دق میتوان استفاده کرد.
در تصاویر زیر وضعیتهای مختلف در تخلیه وضغیتی و دق نشان داده شده است به طور متوسط زمان هر بار فیزیوتراپی ۲۰ تا ۴۰ دقیقه طول میکشد.
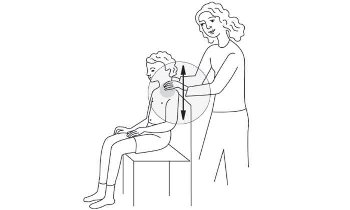

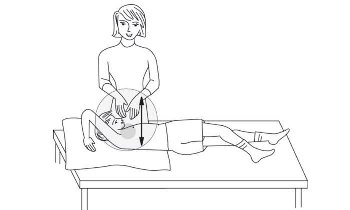
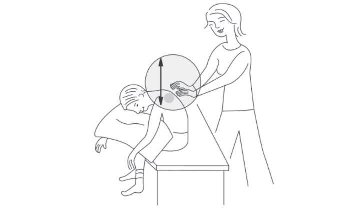

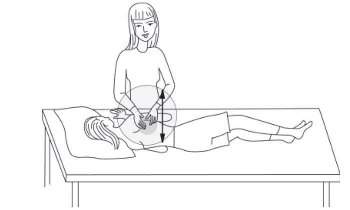
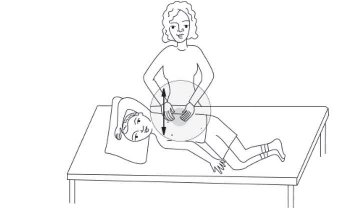
نکته بسیار مهم این است که باید هم بیمار و هم والدین در هنگام فیزیوتراپی احساس راحتی کنند
قبل از شروع فیزیوتراپی لازم است نکات زیر رعایت شود:
1- لباس تنگ . جواهر. دکمه و زیپ را از اطراف گردن و قفسه سینه و دور کمر برداشته شود
2- بیمار لباس نرم و سبک همانند تی شرت بپوشد
3- فیزییوتراپی قفسه سینه بر روی بدن انجام نشود
4- کسیکه فیزیوتراپی میکند انگشتر و ساعت به دست نداشته باشد
5- دستمال کاغذی برای تمیز کردن خلط درنزدیکی بیمار باشد
6- والدین در هنگام فیزیوتراپی به جلو خم نشوند بلکه گردن به طور مستقیم رو به بالا قرارگیرد تا به مرور زمان از درد در ناحیه گردن جلوگیری شود
7- سطحی که بیمار بر روی ان دراز میکشد لازم است از نظر ارتفاع به گونه ای باشد که فردی که فیزیوتراپی میکند راحت باشد
چگونه میتوان فیزیوتراپی رای بیمار لذت بخش کرد:
1- فیزیوتراپی در حوالی زمانی انجام دهیم که قرار است ثلوزیون فیلم مورد علاقه بیمار را پخش کند
2- اهنگ مورد علاقه و یا داستان ضبط شده مورد علاقه بیمار در زمان فیزیوتراپی پخش شود
3- قبل از انجام فیزیوتراپی زمانی را با با بازی با کودک سپری کنیم یا با وی صبت نموده و گپی بزنیم و یا با او اوازی بخوانیم
5- برای کودکان کم سن بازیهای مشوق سرفه و دمیدن در فر فره و یا باد کردن بادکنک مفید است
6- از کسانیکه که مورد علاقه بیمار هستند بخواهید که در فیریوتراپی کمک دهند به عبارت دیگر تنوعی در افرادی که فیزیوتراپی انجام میدهند ایجاد کنیم تا فیزیوتراپی هر روز توسط والدین برای بیمارخسته کننده نباشد این افراد همانند نزدیکان و خواهر و برادر و یا دوستان بیمار میباشند
7- بهتر است هنگام فیزیوتراپی از بالشت اسفاده شود یعنی بیمار روی بالشت خم شود
8- از فیزوتراپی روی بدن و روی استخوان جناغ و روی مهره ها و روی شکم وقسمتهای تحتانی دنده ها خودداری شود
برای اموزشهای بیشتر روی لینک زیر کلیک کنید : تجربه های من در سی اف
 کپسول کرئون و گرانولهای داخل آن را هیچگاه در معرض آفتاب و حرارت قرار ندهید.
کپسول کرئون و گرانولهای داخل آن را هیچگاه در معرض آفتاب و حرارت قرار ندهید.
از حل کردن محتویات (گرانول های )داخل کپسول کرئون خودداری نمایید.
چگونه می توان به هضم کودکان کمک کرد؟
در حال حاضر امکان جایگزینی آنزیمهای پانکراس از طریق داروهای خوراکی وجود دارد. آنها به شکل پودر، گرانول (دانه) یا کپسول می باشند. برای اغلب کودکان استفاده از کپسول ترجیح داده می شود که دارای دانه های کوچک پوشش داری هستند که داخل کپسول قرار دارد. این کپسول در داخل معده حل شده واین دانه ها یا (microspheres ) آزاد می گردند که توسط جریان طبیعی دستگاه گوارش به داخل قسمت فوقانی روده منتقل شده و با مخلوط شدن با غذا به هضم آن کمک می کنند
پوششهای ضد اسیدی این دارو مانع از تخریب آنزیم توسط اسید معده می گردند . با تغییر محیط در روده،کپسول باز می شود و داروهای آزاد شده باعث اثرگذاری دارو در محل مناسب می شوند. مقادیر این داروها توسط پزشک شما یا کلینیک CF تعیین خواهند شد.
ممکن است تعداد کمی از کودکان در ابتدا به آنزیم احتیاج نداشته باشند ولی بعدها آنها نیز عموماً به آنزیم احتیاج خواهند داشت.
برای ارزیابی بی کفایت آنزیم باید به کیفیت و قوام مدفوع و همچنین به مقادیر رشد کودک توجه کرد باید توجه کرد که مقادیر آنزیم با توجه به مقادیر هر وعده غذایی وحتی محتوی غذا نیز تغییر می کند برای مثال مقادیر مساوی هندوانه و یک غذای چرب به مقادیر متفاوتی از آنزیم نیاز دارند.
نحوه دادن کپسول کرئون :
برای دادن آنزیم به اغلب کودکان مجبوریم کپسول را بازکرده و دانه های کوچه (mini micospheres ) را به کودک بدهیم می توان این دانه ها را با پوره میوه و یا با مقادیر کمی شیر قبل از غذا و توسط قاشق چایخوری به کودک بخورانیم.
آنها را در شیر بطری و یا شیشه شیر نریزید چون بعد از مدتی باعث دلمه شدن شیر می گردد.
یکی از بهترین انواع میوه جهت خوراندن دانه های کپسول کرئون سیب میباشد
اگر کودک بعد از دادن کپسول کرئون از خوردن غذا خودداری کند :
بیاد داشته باشید که کودک شما متفاوت از سایر بچه ها نیست ممکن است مانند سایرین از خوردن غذا خودداری کند، بخصوص زمانیکه دچار عفونتی باشد، ولی نگران نباشید زیرا اگر این حالت گاهاً اتفاق افتد مشکلی پیش نخواهد آمد.در صورت تکرار شما می توانید نصف آنزیم تعیین شده را در شروع و نصف آنرا در وسط غذا به بچه بدهید.
گرما و محیط گرم موجب خراب شدن کپسول کرئون میگردد
محیط اسیدی معده میتواند جلوی تاثیر داروی کرئون را بگیرد در این صورت این دارو نمیتواند از چربی مدفوع جلوگیری نماید.در صورتیکه با افزایش دوز کرئون هنوز مدفوع چرب باشد میبایست موضوع را به پزشک خود اعلام نمایید.
یکی إز علائم زیادی میزان کرئون سفتی مدفوع و یا دردهای شکمی است که در این صورت میبایست به پزشک مراجعه نمود
 بررسیهای متعددی در مورد اثر ابتلا به سرماخوردگی بر بیماریهای سی اف انجام شده است. بر اساس این تحقیق و سائر تحقیقات مشابه به این نتیجه رسیده اند که ابتلا بیماران سی اف به ویروس سرماخوردگی چند اثر نامطلوب بر روی بیماران سی اف دارد:
بررسیهای متعددی در مورد اثر ابتلا به سرماخوردگی بر بیماریهای سی اف انجام شده است. بر اساس این تحقیق و سائر تحقیقات مشابه به این نتیجه رسیده اند که ابتلا بیماران سی اف به ویروس سرماخوردگی چند اثر نامطلوب بر روی بیماران سی اف دارد:
1: عملکرد ریوی این بیماران را کاهش میدهد
2:ریسک ابتلا به عفونتهای می از جمله سودوموناس و استاف را افزایش میدهد
3: مدت زمان بستری بیمار در بیملرستان افزایش می یابد
4 مدت زمان مصرف انتی بیوتیک تزریقی در بیماران بستری را افزایش میدهد
بنابراین نتیجه میگیریم که بهتر است بیماران سی اف مراقبتهای لازم را جهت جلوگیری از. ابتلا به سرماخوردگی انجام دهند
اقداماتی از قبیل:
1:جلوگیری از استفاده از وسائل شخصی مثل لیوان حوله و مسواک
2:.شستشوی مکرر دستها با اب ساده و یا اب و صابون و یا ژلهای ضد عفونی کننده الکلی
3:.گرفتن مانع جلوی دهان توسط بیمار سرماخورده در زمان عطسه و سرفه
4: نرفتن به منطقه شلوغ و سربسته
البته مهمترین روش پیشگیری از سرماخوردگی شستشوی مکرر دستها مخصوصا پس از دست دادن و تماس دست با وسائل مشکوک به الودگی ویروس همانند دستگیره در و خودکار میباشد.
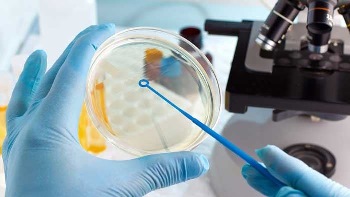 همانگونه که میدانیم بیماران سی اف مستعد به ابتلا به عفونتهای می و یا قارچی مکرر ریوی میباشند .کشت خلط بهترین روشی است که از طریق ان میتواند عفونت ریوی که گاها باعث اسیب جدی به بیماران می شود را زود تشخیص دهیم.
همانگونه که میدانیم بیماران سی اف مستعد به ابتلا به عفونتهای می و یا قارچی مکرر ریوی میباشند .کشت خلط بهترین روشی است که از طریق ان میتواند عفونت ریوی که گاها باعث اسیب جدی به بیماران می شود را زود تشخیص دهیم.
چه موقع لازم است کشت خلط در بیماران سی اف انجام شود ؟
در دوحالت لازم است برای بیمار کشت خلط انجام شود :
1. در زمانی که بیمار علامت تنفسی ندارد که به صورت دوره ای انجام میشود
2. در زمانی که علائم تنفسی بیمار تشدید شده و احتمالا مبتلا به عفونت حاد ریوی شده است
ممکن ایت بیماران سی اف به عفونت ریوی مبتلا شوند ولی علامت واضح تنفسی نداشته باشند و در صورت بی توجهی عفونت مخفی ریوی به ریه ها اسیب میرساند .بنابراین لازم است که در بیمارانی که حتی علائم تنفسی ندارند و در ظاهر سالم هستند به صورت دوره ای هر 2 تا 3 ماه یک بار کشت خلط انجام شده و بر اساس نوع می که درنتیجه کشت گزارش میشود برای وی تصمیم گیری شود
اگر در جواب کشت ، میکروب استافیلوکو ارئوس که به اختصار به آن استاف گفته میشود رشد کند و بیمار علامت تنفسی نداشته باشد نیازی به درمان نیست . ولی اگر علائم درگیری ریوی وجود داشته باشد مثل افزایش خلط ، تغییر رنگ خلط، کاهش وزن و. که قبلا توضیح داده شد لازم است درمان شود
اگر در جواب کشت سودوموناس ائرو ژینوزا که به اختصار به آن سودوموناس گویند رشد کرده باشد چه بیمار علامت تنفسی داشته باشد و یا نداشته باشد نیاز به اقدام جدی است و لازم است بیمار دارو بگیرد
در چه شرائط کشت خلط انجام شود؟
بهترین زمان برای گرفتن خلط در صبح است و بهتر است بیمار قبل از ان خوراکی یا نوشیدنی استفاده نکرده باشد .بنابراین توصیه شده است که خلط در زمان ناشتا تهیه شود .همچنین لازم است قبل از انجام نمونه گیری خلط ، بیمار از محلول دهان شویه استفاده نکرده باشد
مراحل استاندارد انجام تهیه خلط چیست ؟
• ابتدا از بیمار در خواست شود تا دهان خود را با اب بشوید. سپس نفس عمیق کشیده و سرفه ها عمیق کند تا خلط بیرون اورد.ممکن است لازم باشد که والدین و یا تکنسین آزمایشگاه به صورت ملایم با دست ضرباتی به قفسه سینه وارد کرده تا خلط راحتتر از ریه ها خارج شود
• اگر بیمار نتواند خلط تولید کند ممکن است لازم باشد که تکنسین ازمایشگاه با ابسلنگ زبان را به پایین فشار داده تا بیمار تحریک به سرفه شود
• از روش دیگری که میتوان برای تحریک کردن بیمار به سرفه استفاده کرد دادن بخور اب معمولی به مدت 20 دقیقه قبل ازنمونه گیری میباشد این کار باعث تحریک بیمار به سرفه و بیرون اوردن خلط میگردد
نمونه گیری در بیمارانی که نمیتوانند خلط را دفع کند؟
بسیاری از بیماران، مخصوصا انهائیکه سن کم دارند نمی توانند خلط را دفع کنند.در این موارد از عقب حلق نمونه گرفته میشود که به ان کشت حلق گویند. نام علمی این روش cough swab میباشد.روش انجام کار به این صورت است که از کودک در خواست میشود که سرفه کند و در همان زمانی که کودک سرفه میکند چوبی که به انتهای ان تکه ای از پنبه قرار دارد و به ان سواب (swab ) گفته میشود به عقب ترین ناحیه حلق کشیده میشود ونمونه گرفته میشود.در کودکانی که خیلی کم سن و سال هستند و نمیتوانند به درخواست تکنسین سرفه کنند سواب را به عقب ترین قسمت حلق کشیده میشود. ایدال ترین وضعیت زمانی است که این کار بعد از اینکه کودکد سرفه خودبخودی داشت انجام شود.
ارزش کشت خلط بیشتر است یا کشت حلق؟
ارزش کشت خلط بیشتر از حلق میباشد بنابراین لازم به ذکر است که در مواردی کشت حلق انجام میشود. که بیمار نتواند خلط را دفع کند . اگر کشت حلق منفی بود دلیل بر این نیست که کشت خلط بیمار نیز منفی خواهد بود بنابراین در زمانی که شک قوی به عفونت داریم لازم است از روشهای دیگر مثل برونکوپی استفاده شود .
اماده شدن جواب کشت خلط یا حلق چقدر طول میکشد؟
معمولا 48 ساعت بعد از انجام کشت مشخص میشود که نتیجه مثبت است یا منفی، در صورتیکه مثبت بود ازمایشگه 2 تا 3 روز زمان لازم دارد که مشخص نماید که میکروب رشد کرده به چه انتی بیوتیکی جواب می دهد بنابراین مجموعا 5 تا 7 روز برای اماده شدن جواب کشت لازم است.
نتیجه کشت را چگونه تفسیر کنیم؟
این بخش از بحث بسیار مهم است چرا که عزیزان مرتبا عکسی از جواب کشت که اکثرا نا خوانا است تهیه نموده و به گروه می فرستند و سوال میکنند که جواب کشت چیست.با دقت در این بخش از بحث امیدوارم که جواب اکثر سوالات عزیزان داده شده و دیگر نیازی به ارسال تصاویر ازمایش کشت خلط یا حلق نباشد.
پس از اینکه نمونه از خلط یا حلق گرفته شد و کشت انجام شد مدتی در حدود 2 روز طول میکشد تا میکروب در محیط کشت رشد کند و مشخص شود که ایا م در خلط بیمار بوده است یا خیر . ازمایشگاه در این زمان میتواند نوع میکروب را تشخیص دهد .مثلا ازمایشگاه در برگه جواب ازمایش مینویسد که استاف ارئوس یا سودوموناس ائروژینوزا و یا کلبسیلا یا هموفیلوس و یا کاندیدا و یا استپتوکو و یا ایکولی رشد کرده است.
از همه مهمتر دو میکروب استافیلو کو آرئوس که به اختصار به آن استاف گفته میشود و سودوموناس آئروژینوزا که مختصرا به آن سودوموناس گویند میباشد .
در زیر نام فارسی و انگلیسی چند نوع می که در برگه های ازمایش از آنها نام برده میشود بیان میگردد:
1- استافیلوکو آرئوس یا Staphylococcus aureus که به اختصار استاف گویند: این میکروب دو نوع دارد نوع اول استاف حساس به متی سیلین و نوع دوم استاف مقاوم به متی سیلین است . نوع اول که معروف با استاف حساس به متی سیلین است به شرطی که بیمار علامت تنفسی نداشته باشد خطرناک نیست ولی نوع دوم که به استاف مقاوم به متیسیلین معروف است خطرناک بوده و لازم است مورد توجه بیشتری قرار گیرید.نام انگلیس و فارسی هر دو نوع به قرار زیر است
• استاف حساس به متی سیلین یا Methicillin-sensitive Staphylococcus aureus
• (MSSA)
• استاف مقاوم به متی سیلین یا Methicillin-resistant Staphylococcus aureus
• (MRSA)
2- سودوموناس آئروژینوزا یا Pseudomonas aeruginosa: که به اختصار سودوموناس گویند
3- هموفیلوس انفلوانزا یا Haemophilus influenza
4- کلبسیلا یا Kelebsilla
5- استنوتروفوموناس مالتوفیلیا یا Stenotrophomonas maltophilia
6- ای کولی یا Ecoli
همانطوریکه بیان شد دو میکروب اول یعنی سودوموناس و استاف مخصوصا نوع مقاوم به متیسیلین (MRSA ) مهم است که در صورت مثبت شدن باید با پزشک معالج م شود در مورد اثرات مخرب سائر میکروبها( به جز دو مورد اول) اختلاف نظر وجود دارد .
چگونه گزارش کشت خلط ازمایشگاه را تفسیر کنیم ؟
جواب کشت خلط از دو قسمت تشکیل میشود .قسمت اول بیان کننده خصوصیات و نام میکروب است و قسمت دوم بیان کننده نوع انتی بیوتیک موئثر یا مقاوم در مقابل میکروب است
قسمت اول:
ازمایشگاه در این قسمت برای توصیف میکروب از دو گزینه استفاده میکند:
1- در گزینه اول خصوصیات ظاهری میکروب را بیان میکند مثلا در برگه جواب نوشته میشود که می کوکسی گرم مثبت یا گرم منفی یا . است
2- در گزینه دوم نام دقیق میکروب را مینویسد مثلا سودوموناس یا استاف یا کلبسیلا یا.
بنابراین اگر ازمایشگاه فقط گزینه اول را گزارش کند ارزشی ندارد چرا که نام میکروب را مشخص ننموده است که در این صورت لازم است از ازمایشگاه در خواست شود که دقیقا نام میکروب را در غیر اینصورت نمیتوان دقیقا تشخیص داد که چه می رشد کرده است
 بیماران سی اف مستعد عفونت مکرر ریه هستند، همچنین اکثریت آنان از سوتغذیه نیز رنج میبرند. بر اساس گفته محققان، تغذیه مناسب موجب افزایش فعالیت فرد و بهبود وضعیت زندگی وی میگردد. تمامی بیماران باید از ویتامین های A, D, E, K و همچنین کلسیم، آهن، نمک ،زینک ، سلنیوم و همچنین نوشیدنی های پر کالری پر پروتیین در رژیم غذایی خود استفاده کنند. همچنین میزان کافی آنزیم (کرئون) استفاده کنند.( از پزشک خود در مورد میزان مصرف کرئون راهنمایی بگیرید.) ین مطالعه نشان میدهد ک تغذیه مناسب موجب بهبود عملکرد ریوی میشود.
بیماران سی اف مستعد عفونت مکرر ریه هستند، همچنین اکثریت آنان از سوتغذیه نیز رنج میبرند. بر اساس گفته محققان، تغذیه مناسب موجب افزایش فعالیت فرد و بهبود وضعیت زندگی وی میگردد. تمامی بیماران باید از ویتامین های A, D, E, K و همچنین کلسیم، آهن، نمک ،زینک ، سلنیوم و همچنین نوشیدنی های پر کالری پر پروتیین در رژیم غذایی خود استفاده کنند. همچنین میزان کافی آنزیم (کرئون) استفاده کنند.( از پزشک خود در مورد میزان مصرف کرئون راهنمایی بگیرید.) ین مطالعه نشان میدهد ک تغذیه مناسب موجب بهبود عملکرد ریوی میشود.
یکی از عوامل اساسی در کاهش پیشرفت بیماری سی اف، داشتن شیوه زندگی سالم میباشد ک تغذیه جز اساسی آن است. با توجه ب مقالات اخیر انجمن سی اف کانادا، بیماران کانادایی ده سال بیشتر از بیماران امریکایی عمر می کنند ک یکی از دلایل آن داشتن تغذیه مناسب در بیماران کانادایی است.
طبق یافته های انجمن سی اف کانادا، ارتباط بسیار محکمی بین تغذیه خوب و بهبود عملکرد ریوی وجود دارد و مطالعات نشان داده اند افرادی ک تغذیه مناسب را دریافت میکنند، عملکرد ریوی بهتری دارند. زیرا تغذیه مناسب سبب تقویت سیستم ایمنی شده و موجب دفاع بهتر بدن در برابر عوامل بیماری زا و عفونت میگردد. رژیم پر پروتیین، پر کالری ب همراه مصرف زیاد نمک و چربی (٣٥٪ کالری روزانه در یک فرد سی اف باید از چربی تامین گردد.) و ویتامین و کلسیم برای بیماران سی اف توصیه شده است. بیماران سی اف ١٠ تا ٥٠ درصد کالری بیشتری نسبت به افراد نرمال نیاز دارند. از انجایی ک چربی در مقایسه با پروتیین و کربوهیدرات بیشترین میزان کالری را فراهم میکند، به این بیماران توصیه میگردد ک رژیم پرچرب داشته باشند.
رژیم روزانه بیماران سی اف باید شامل تمام موارد زیر باشد:
١:سبزیجات و میوه ها: دارای ویتامین ، املاح، فیبر
٢:نان: بهترین نوع آن نان جو میباشد ک با داشتن میزان بیشتر فیبر حرکات روده را بهبود می بخشد.
٣:شیر و لبنیات: شیر های پرچرب، فرآورده های غنی شده با سویا، پنیر و ماست. این گروه سبب استحکام استخوانها میشود.
٤:گوشت و مواد پروتیینی: برای عضله سازی، ترمیم زخم، مبارزه با عفونت و ترمیم سلولها لازم است.شامل گوشت قرمز، ماهی، مرغ، بوقلمون، حبوبات، آجیل، تخم مرغ، سویا
٥:مایعات: نقش مایعات در زندگی روزانه این بیماران بسیار ضروری می باشد، با افزایش فعالیت بدنی و افزایش دما نیاز به آب و مایعات بیشتر می شود. میزان نیاز بدن به مایعات بر حسب سن، وزن، فعالیت بدنی، وضعیت آب و هوایی و وضعیت جسمانی متفاوت است.یک فرد سالم روزانه به حداقل ٦-٨ لیوان آب نیاز دارد. کم آبی برای بیماران سی اف میتواند بسیار خطرناک باشد.
علایم کم آبی شامل: سر درد، تهوع، استفراغ، ضعف، خواب آلودگی و دهان خشک می باشد؛ اگر با این گونه علایم مواجه شدید سریعاً به کلینیک سی اف مراجعه کنید.
محدودیت غذائی برای این بیماران وجود ندارد و دریافت کالری بیشتر از اصول اولیه برای رشد این بیماران است در صورتی که بتوان وزن این بیماران را به صورت نرمال حفظ کرد مشکلات ریوی انها بشدت کاهش می یابد به عبارت دیگر افزایش وزن به صورت ایدال با حفظ سلامت ریه ارتباط تنگاتنگی دارد.لازم است علاوه بر ح افزایش مصرف کالری سعی شود تغذیه این بیماران بیشتر از پروتئین و چربی تامین گردد
بنابراین لازم است تمامی بیماران توسط متخصص تغذیه ویزیت شوند
در این فایل pdf مطالب مفیدی در مورد تغذیه بیماران سی اف وجود دارد که امیدوارم مفید واقع شود.
 سودو موناس میکربی است که در ریه این بیماران رشد کرده و متاسفانه مخرب ریه است معمولا بعد از سن ۴ الی ۵ سالگی اکثر بیماران به ان مبتلا می شوند بنابراین درمان ان ضروری است.
سودو موناس میکربی است که در ریه این بیماران رشد کرده و متاسفانه مخرب ریه است معمولا بعد از سن ۴ الی ۵ سالگی اکثر بیماران به ان مبتلا می شوند بنابراین درمان ان ضروری است.
مقاله فارسی، لطفادانلود و سپس مطالعه فرمایید. مروری به زیست شناسی باکتری سودوموناس آئروژینوز
![]()
درمان: سودو موناس در دو حالت نیاز به برخورد جدی دارد و لازم است بستری شود.
1.اولین بار باشد که سودوموناس رشد کرده باشد مخصوصا اگر سن بیمار پایین است.
2.دچار حمله حاد ریوی شده باشد که این علائم. شامل افزایش سرفه افزایش خلط تغییر رنگ خلط تب کاهش اشتها کم حوصله و بداخلاق شدن بیمار کاهش اشتها.کاهش وزن و بدتر شدن نوار ریه نسبت به قبل میباشد.
در مواقعی که بیمار سودوموناس دارد و نتوانسته ایم انرا ریشه کن کنیم و 2 مورد فوق نیز نداشته باشد نیازی به بستری و اقدام شدید نیست و با تجویز ازیترو مایسین یک روز درمیان و توبرومایسین هر روز. میتوان سودوموناس را کنترل کردبهترین مثال برای ارزیابی نحوه عملکرد میکروب سودوموناس در ریه بیماران مبتلا به سی اف مقایسه این میکروب با کوه اتشفشان است . همانگونه که کوه اتشفشان هر از چند گاهی فعال و غیر فعال میشود این میکروب نیز در ریه این بیماران گاهی فعال شده و زمانی نیز خاموش و غیر فعال می شود ولی شاید هرگز نتوان انرا نابود کرد ولی میتوان فعالیت آنرا به حداقل رسانده و انرا مهار نموده .وفعالیت آنرا نحت کنترل در آورد.
نکته مهم این است که بدانیم هر وقت کوه اتشفشان ریوی که همان سودوموناس باشد فعال میشود بشدت مخرب خواهد بود و هر گاه این کوه اتشفشان خاموش باشد تخریب ان به حذاقل می رسد بناربر این وظیفه ما این است که این کوه اتشفشان یا سودوموناس هرگاه فعال شد به سرعت اقدام به مهار و درمان آن کنیم و هرزمانی که خاموش و غیر فعال شد انرا در حالت خاموش نگه داریم .درمان فعال شدن سودوموناس در بیمارستان و با تجویز دو نوع انتی بیوتیک قوی صورت میگیرد که در حقیقت امیکاسین تزریقی و سفتازیدیم تزریقی می باشد.
 میکروب استاف که به استافیلوکو آرئوس معروف است یکی از میکروبهای شایع در گیر در ریه بیماران سی اف می باشد میزان اسیب رسانی این میکروب نسبت به سودو موناس کمتر است.این میکروب دونوع دارد که نوع اول ان چندان خطرناک نیست ولی نوع دوم ان خطرناک است.تقسیم بندی این میکروب بر اساس نتیجه کشت ازمایشگاه میباشد.اگر ازمایشگاه گفت که میکروب استاف موجود در خلط حساس به متی سیلین است این همان نوع اول استاف است که اسیب رسانی کمتری نسبت به نوع دوم ان دارد. این نوع استاف در نتیجه کشت توسط ازمایشگاه به صورت MSSA گزارش میشود اگر این نوع استاف رشد کرد و بیمار مشکل تنفسی نداشته باشد نیازی به درمان ندارد و اگر بی مورد درمان شد منجر به ظهور سودوموناس میشود .نوع دوم ان استافی است که مقاوم به متیسیلبن میباشد این نوع استاف خطرناک بوده و به ریه بیماران سی اف اسیب میرساند مخصوصا اگر بیمار علایم ریوی هم داشته باشد.ازمایشگاه انرا به صورت MRSA گزارش میکند.بنا بر این در زمانی که ازمایشگاه نتیجه کشت را بیان میکند بهتر است نوع انرا بیان کند تا تصمیم گیری بهتری بتوان برای بیمار اتخاذ کرد.
میکروب استاف که به استافیلوکو آرئوس معروف است یکی از میکروبهای شایع در گیر در ریه بیماران سی اف می باشد میزان اسیب رسانی این میکروب نسبت به سودو موناس کمتر است.این میکروب دونوع دارد که نوع اول ان چندان خطرناک نیست ولی نوع دوم ان خطرناک است.تقسیم بندی این میکروب بر اساس نتیجه کشت ازمایشگاه میباشد.اگر ازمایشگاه گفت که میکروب استاف موجود در خلط حساس به متی سیلین است این همان نوع اول استاف است که اسیب رسانی کمتری نسبت به نوع دوم ان دارد. این نوع استاف در نتیجه کشت توسط ازمایشگاه به صورت MSSA گزارش میشود اگر این نوع استاف رشد کرد و بیمار مشکل تنفسی نداشته باشد نیازی به درمان ندارد و اگر بی مورد درمان شد منجر به ظهور سودوموناس میشود .نوع دوم ان استافی است که مقاوم به متیسیلبن میباشد این نوع استاف خطرناک بوده و به ریه بیماران سی اف اسیب میرساند مخصوصا اگر بیمار علایم ریوی هم داشته باشد.ازمایشگاه انرا به صورت MRSA گزارش میکند.بنا بر این در زمانی که ازمایشگاه نتیجه کشت را بیان میکند بهتر است نوع انرا بیان کند تا تصمیم گیری بهتری بتوان برای بیمار اتخاذ کرد.
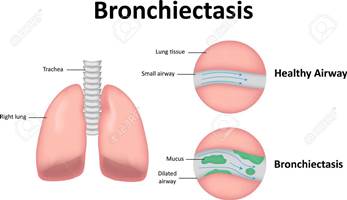 برئتشکتازی در حقیقت از دو کلمه برونش یا (راه هوائی Bronch که همان راه هوائی است و اکتازی ectasis به معنی گشاد شدن میباشد. از مهمترین مشکلات بیماران سی اف ایجاد برونشکتازی و پیشرفت آن در طی زمان می باشد. علل ایجاد برونشکتازی متعد د است .ولی یکی از شایعترین علل و عوامل ایجاد ان بیماری سیستیک فیبروزیز می باشد .شایعترین علامت برونشکتازی سرفه های خلطی مزمن می باشد.افزایش خلط و اضافه شدن عفونت به آن از مهمترین علل پیشرفت برونشکتازی است که بدنبال آن انسداد راههای هوائی اتفاق می افتد.بنابراین نرم کردن ترشحات و درمان عفونت و تلاش برای خارج کردن ان از ریه ها و راههای هوائی با فیزیوتراپی و سرفه از مهمترین روشهای درمانی می باشد که میتوان با استفاده از آن از پیشرفت برونشکتازی و عوارض آن پیشگیری نمود
برئتشکتازی در حقیقت از دو کلمه برونش یا (راه هوائی Bronch که همان راه هوائی است و اکتازی ectasis به معنی گشاد شدن میباشد. از مهمترین مشکلات بیماران سی اف ایجاد برونشکتازی و پیشرفت آن در طی زمان می باشد. علل ایجاد برونشکتازی متعد د است .ولی یکی از شایعترین علل و عوامل ایجاد ان بیماری سیستیک فیبروزیز می باشد .شایعترین علامت برونشکتازی سرفه های خلطی مزمن می باشد.افزایش خلط و اضافه شدن عفونت به آن از مهمترین علل پیشرفت برونشکتازی است که بدنبال آن انسداد راههای هوائی اتفاق می افتد.بنابراین نرم کردن ترشحات و درمان عفونت و تلاش برای خارج کردن ان از ریه ها و راههای هوائی با فیزیوتراپی و سرفه از مهمترین روشهای درمانی می باشد که میتوان با استفاده از آن از پیشرفت برونشکتازی و عوارض آن پیشگیری نمود
علائم برونشکتازی چیست؟
1- سرفه خلطی و خروج مقادیر زیادی خلط از ریه ها
2- لاغری
3- خلط خونی
4- تنگی نفس
5- چماقی شدن انگشتان
6- درد قفسه سینه
7- عفونت مکرر ریوی
نحوه تشخیص برونشکتازی چگونه است؟
با استفاده از انجام سی تی اسکن از ریه ها میتوان برونشکتازی را تشخیص داد .با توجه به اینکه ظهور برونشکتازی در بیماران سی اف در حدود سن 3 سالگی است اولین سی تی اسکن در همین سن برای بیماران درخواست میشود. تکرار سی تی اسکن برای ارزیابی پیشرفت برونشکتازی هر 3 سال یک بار درخواست میشود
اقدامات درمانی و پیشگیری در برونشکتازی چیست ؟
هدف از اقدامات درمانی در برونشکتازی تحت کنترل در اوردن عفونت و ترشحات موجود در راههای هوائی میباشد.کنترل این دو مورد نقش بسیار زیادی در کنترل برونشکتازی و جلوگیری از پیشرفت تخریب ریه دارد.اقدامات زیر در درمان برونشکتازی توصیه شده است.
1- انجام کشت خلط به طور منظم هر 2 تا 3 ماه یکبار و یافتن عفونت در اولین فرصت و درمان ان بر اساس نتیجه کشت خلط یا حلق
2- تجویز انتی بیوتیک به منظور درمان و یا پیشگیری از عفونت
3- استفاده از داروهای استنشاقی در جهت نرم کردن و تسهیل خروج خلط از ریه ها و راههای هوائی داروهائی همانند دورناز الفا و سدیم کلراید 5 درصد
4- خروج ترشحات و اخلاط از ریه ها با استفاده از روشهای مختلف فیزیوتراپی، ورزش و سرفه
5- تجویز واکسن مخصوصا واکسن انفلونزا
 اگر علت سرفه خشک در این بیماران سرماخوردگی اخیر باشد بهترین درمان مصرف سوپ گرم و مخلوط اب گرم و عسل میباشد البته از مصرف عسل در زیر یکسال خودداری شود
اگر علت سرفه خشک در این بیماران سرماخوردگی اخیر باشد بهترین درمان مصرف سوپ گرم و مخلوط اب گرم و عسل میباشد البته از مصرف عسل در زیر یکسال خودداری شود
اگر علت سرفه و تشدید آن افزایش عفونت ریوی باشد افزایش مراقبت ریوی (افزایش دفعات بخور و فیزیوتراپی ) و مصرف انتی بیوتیک که بر اساس جواب کشت و انتی بیوگرام انتخاب میشود میتواند موثر باشد
اگر علت ریفلاکس باشد داروهائی مثل نکسیوم یا رانیتیدین و امپرازول لازم است مصرف شود
دوری از هوای سرد در کنترل سرفه موثر است
دوری از سیگار و قلیان در پیشگیری از سرفه بسیار موثر است
اگر سرفه ناشی از حساسیت ریوی باشد و بیمار علاوه بر سی اف مبتلا به اسم هم باشد مصرف کورتون استنشاقی به صورت موقت موثر است.در مواردی هم ممکن است بیمار به استنشاق محلول کلرور سدیم 5 در صد حساسیت داشته باشد و باعث سرفه وی شود که استفاده از اسپری سالبوتامول قبل از استنشاق این محلول برای جلوگیری از این سرفه است
نکته ای که باید به ان توجه داشت این است که سرفه ای که بیمار لازم است بعد از نبولایزر و فیزیوتراپی انجام دهد تا خلط از ریه خارج شود با سرفه ای که در بالا مورد بحث قرار گرفت متفاوت است.چراکه این سرفه جزئی از مراحل فیزیوتراپی است که بیماران باید انرا انجام دهند.
 شایعترین علامت در بیماران سی اف سرفه مزمن است.
شایعترین علامت در بیماران سی اف سرفه مزمن است.
در ابتدا ممکن است سرفه این بیماران خشک باشد ولی به مرور زمان این سرفه به نوع خلطی تبدیل میشود.بنابراین به علت اینکه شروع سرفه این بیماران خشک است ممکن است در ابتدا با بیماری حساسیت ریوی و یا اسم اشتباه تشخیص داده شود. مکانیسم سرفه در این بیماران هنوز دقیقا شناخته شده نیست. سرفه های این بیماران اکثرا ممکن است حمله ای و شدید باشد. اگر سرفه تشدید یافت ممکن است علامت تشدید عفونت ریوی باشد. که در این زمان لازم است کشت خلط ارسال شود. کنترل عفونت ریوی در این بیماران باعث کاهش شدت سرفه میگردد
سرفه خشک در این بیماران میتواند ناشی از تماس با هوای سرد و یا ترشحات ناشی از سینوزیت ویا ریفلاکس و برگشت اسید معده باشد.
در مواردی ممکن است بیمار علاوه بر سی اف مبتلا به الرژی نیز شته باشد که در این مورد سرفه بیشتر ناشی از الرژی ممکن است باشد .البته در این مورد سرفه خشک است
در سرماخوردگی ویروسی هم سرفه این بیماران ممکن است تشدید شود
درمان سرفه
اگر علت سرفه خشک در این بیماران سرماخوردگی اخیر باشد بهترین درمان مصرف سوپ گرم و مخلوط اب گرم و عسل میباشد البته از مصرف عسل در زیر یکسال خودداری شود
اگر علت سرفه و تشدید آن افزایش عفونت ریوی باشد افزایش مراقبت ریوی (افزایش دفعات بخور و فیزیوتراپی ) و مصرف انتی بیوتیک که بر اساس جواب کشت و انتی بیوگرام انتخاب میشود میتواند موثر باشد
اگر علت ریفلاکس باشد داروهائی مثل نکسیوم یا رانیتیدین و امپرازول لازم است مصرف شود
دوری از هوای سرد در کنترل سرفه موثر است
دوری از سیگار و قلیان در پیشگیری از سرفه بسیار موثر است
اگر سرفه ناشی از حساسیت ریوی باشد و بیمار علاوه بر سی اف مبتلا به اسم هم باشد مصرف کورتون استنشاقی به صورت موقت موثر است.در مواردی هم ممکن است بیمار به استنشاق محلول کلرور سدیم 5 در صد حساسیت داشته باشد و باعث سرفه وی شود که استفاده از اسپری سالبوتامول قبل از استنشاق این محلول برای جلوگیری از این سرفه است
نکته ای که باید به ان توجه داشت این است که سرفه ای که بیمار لازم است بعد از نبولایزر و فیزیوتراپی انجام دهد تا خلط از ریه خارج شود با سرفه ای که در بالا مورد بحث قرار گرفت متفاوت است.چراکه این سرفه جزئی از مراحل فیزیوتراپی است که بیماران باید انرا انجام دهند.
 در فهرست جانشینی اندازه گیری دقیق کالری مورد نظر است. به همین دلیل در فهرست جانشینی غذاهای مشابه از نظر میزان کالری در یک گروه قرار می گیرند، مثلاً گوشت را به 4 زیرگروه و یا گروه شیر را به 3 زیر گروه تقسیم می کنند.
در فهرست جانشینی اندازه گیری دقیق کالری مورد نظر است. به همین دلیل در فهرست جانشینی غذاهای مشابه از نظر میزان کالری در یک گروه قرار می گیرند، مثلاً گوشت را به 4 زیرگروه و یا گروه شیر را به 3 زیر گروه تقسیم می کنند.
جهت مطالعه بیشتر فایل pdf زیر را دانلود کنید.
![]()
 اگر بیمار سی اف وزن نگیرد سه علت مهم دارد اول عفونتهای ریوی را باید مد نظر داشت دوم میزان کرون مصرفی بررسی شود که کم نباشد. و سوم بررسی رژیم غذایی. و نوع ان است بنابراین انجام کشت خلط و مشاوره با متخصص گوارش و متخصص تغذیه حاذق در این مورد بسیار کمک کننده است ِنکته بسیار مهم این است که بیمارانی ریه خوبی خواهند داشت که وزن مناسب داشته باشند بنا براین باید حداکثر تلاش را داشت تا وزن این بیماران وسط نمودار رشد برسد.
اگر بیمار سی اف وزن نگیرد سه علت مهم دارد اول عفونتهای ریوی را باید مد نظر داشت دوم میزان کرون مصرفی بررسی شود که کم نباشد. و سوم بررسی رژیم غذایی. و نوع ان است بنابراین انجام کشت خلط و مشاوره با متخصص گوارش و متخصص تغذیه حاذق در این مورد بسیار کمک کننده است ِنکته بسیار مهم این است که بیمارانی ریه خوبی خواهند داشت که وزن مناسب داشته باشند بنا براین باید حداکثر تلاش را داشت تا وزن این بیماران وسط نمودار رشد برسد.
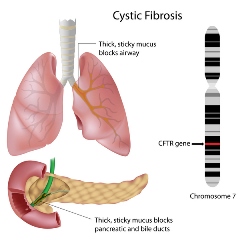 این بیماری ناشی از یک اختلال ژنتیکی است .کودک زمانی مبتلا CF می شود که هر دو والد حامل ژن معیوب باشند. داشتن ژن معیوب در والدین به این معنی نیست که تمامی بچه های آنها دچار CF خواهندشد. برای ابتلا به CF باید هردو ژن معیوب از والدین دریک فرد به ارث برسد. اگر هر دو والدین ژن معیوب داشته باشند : ـ 1/4یا ربع فرزندان CF به دنیا می آیند. ـ 2/4 یا نصف فرزندان حامل این ژنها خواهند بود ولی مانند والدین ممکن است دچار CF نشوند. ـ 1/4 یا ربع فرزندان کاملاً سالمند و حامل ژن معیوب نمی باشند بنابراین بیماری را نمی توانند منتقل کنند. در هر حاملگی جدید این نسبت ها همچنان برقرار است و ابتلا یکی از فرزندان، احتمال ابتلا را در فرزندان دیگر کاهش نمی دهد. والدین دارای ژن معیوب ممکن است چندین کودک مبتلا داشته باشند یا هیچ یک از کودکان آنها مبتلا نگردد.
این بیماری ناشی از یک اختلال ژنتیکی است .کودک زمانی مبتلا CF می شود که هر دو والد حامل ژن معیوب باشند. داشتن ژن معیوب در والدین به این معنی نیست که تمامی بچه های آنها دچار CF خواهندشد. برای ابتلا به CF باید هردو ژن معیوب از والدین دریک فرد به ارث برسد. اگر هر دو والدین ژن معیوب داشته باشند : ـ 1/4یا ربع فرزندان CF به دنیا می آیند. ـ 2/4 یا نصف فرزندان حامل این ژنها خواهند بود ولی مانند والدین ممکن است دچار CF نشوند. ـ 1/4 یا ربع فرزندان کاملاً سالمند و حامل ژن معیوب نمی باشند بنابراین بیماری را نمی توانند منتقل کنند. در هر حاملگی جدید این نسبت ها همچنان برقرار است و ابتلا یکی از فرزندان، احتمال ابتلا را در فرزندان دیگر کاهش نمی دهد. والدین دارای ژن معیوب ممکن است چندین کودک مبتلا داشته باشند یا هیچ یک از کودکان آنها مبتلا نگردد.
فیبروز کیستیک (CF) یکی از شایع ترین و جدی ترین اختلالات ژنتیکی است که میزان بروز آن یک نوزاد در هر 2000-3000 تولد می باشد. نقص ژنتیک سبب اختلال در عملکرد نوعی کانال کلریدی تنظیم شونده به نام CFTR می شود. اختلال در عملکرد این کانال باعث تلغیظ و چسبندگی ترشحات ریه، پانکراس، کبد روده، غدد بزاقی و سیستم تناسلی در این بیماران می شود.
1- بوسه شور و عرق فراوان و شوره زدن لباسها
2- سرفه مزمن که به درمانهای معمول بهبودی نیابد .این سرفه در اوائل بیماری خشک ولی در نهایت خلطی میشود
3- عفونتهای مکرر ریوی
4- خس خس و تنگی نفس
5- عدم وزن گیری علی رغم اشتهای خوب بیمار
6- دفع مکرر مدفوع چرب و گریس مانند با حجم زیاد
7- ناباروری در مردان
 این انجمن قصد دارد با حمایت های همه جانبه از بیماران مبتلا به فیبروز کیستیک، اعم از مراقبت های پیشگیری، تشخیص زود هنگام، درمان و پیگیری آن و همچنین مراقبت های روانی- اجتماعی گامی در راه ارتقای کیفیت زندگی و طول عمر این بیماران بردارد. بخشی از چشم انداز انجمن را به شما معرفی می کنیم:
این انجمن قصد دارد با حمایت های همه جانبه از بیماران مبتلا به فیبروز کیستیک، اعم از مراقبت های پیشگیری، تشخیص زود هنگام، درمان و پیگیری آن و همچنین مراقبت های روانی- اجتماعی گامی در راه ارتقای کیفیت زندگی و طول عمر این بیماران بردارد. بخشی از چشم انداز انجمن را به شما معرفی می کنیم:
مراقبت های پیشگیری با مشاوره ژنتیک و آزمایشات پیشرفته ژنتیک در بیمار، والدین و فرزندان بعدی خانواده.
تشخیص زود هنگام با امکان ارجاع به موقع کودکان مشکوک به بیماری و جلوگیری از سرگردانی آنها و همچنین از طریق آموزش های همگانی و ارائه بروشورهای آموزشی و برگزاری همایش های علمی.
درمان این بیماران از طریق برنامه ریزی درمانی برای هر بیمار به طور جداگانه و ویزیت های مکرر توسط پزشکان متخصص، جذب حمایت شرکت های داروسازی جهت تامین داروهای مورد نیاز و گاها کمیاب و فراهم ساختن امکان بستری فوری و تخصیص امکانات مورد نیاز همچون اتاق اکسیژن، فیزیوتراپی و همچنین حمایت های تغذیه ای و مکمل های خوراکی.
حمایت های روانی- اجتماعی در حوزه ای بسیار گسترده و در قالب مشاوره های مکرر روانشناسی، بازی درمانی، آموزش به والدین و بیماران از طریق برگزاری جلسات حضوری آموزش، ارائه کتاب و پمفلت های آموزشی، پاسخ گویی شبکه ای در سایت طراحی شده سازمان و در صورت نیاز، درمان های روانپزشکی.
درباره این سایت